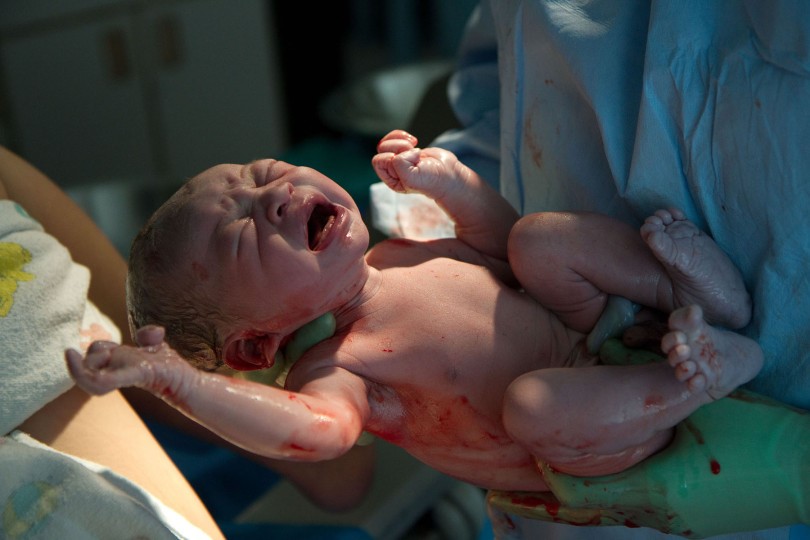
 W ciągu ostatnich lat pojawiało się wiele głosów na temat wysokiego odsetka cięć cesarskich oraz krótko i długoterminowego negatywnego wpływu tej tendencji na zdrowie dzieci. Zespół badaczy pod kierownictwem dr Marii Dominguez-Bello wytyczył nowy szlak próbując określić czy „zasiedlenie” noworodków urodzonych cięciem cesarskim florą pochodzącą z dróg rodnych matki, może przeciwdziałać skutkom tych trendów. Dr Dominguez-Bello opublikowała artykuł na temat swoich badań, których wyniki mogą okazać się pomocne w zrozumieniu procesu kolonizacji noworodka.
W ciągu ostatnich lat pojawiało się wiele głosów na temat wysokiego odsetka cięć cesarskich oraz krótko i długoterminowego negatywnego wpływu tej tendencji na zdrowie dzieci. Zespół badaczy pod kierownictwem dr Marii Dominguez-Bello wytyczył nowy szlak próbując określić czy „zasiedlenie” noworodków urodzonych cięciem cesarskim florą pochodzącą z dróg rodnych matki, może przeciwdziałać skutkom tych trendów. Dr Dominguez-Bello opublikowała artykuł na temat swoich badań, których wyniki mogą okazać się pomocne w zrozumieniu procesu kolonizacji noworodka.
— Sharon Muza, Community Manager, Science & Sensibility.
„Transfer pochwowego mikrobiomu” u dzieci urodzonych cięciem cesarskim pozwala na częściowe odtworzenie warunków porodu fizjologicznego – bakterie bytujące w drogach rodnych matki, które dzieci naturalnie nabywają w trakcie przechodzenia przez kanał rodny, mają możliwość zasiedlić organizm noworodka po porodzie operacyjnym. Wstępne wyniki małego badania typu „dowód koncepcji” (ang. proof of principle – badanie na małą skalę, prowadzone w celu ustalenia czy koncepcja jest słuszna, zanim rozpocznie się badania na szerszą skalę) opublikowane w Nature Medicine przedstawiają metodę częściowego transferu mikrobiomu na noworodka urodzonego operacyjnie, z gazy umieszczonej wcześniej w pochwie matki.1 Przeniesiona w ten sposób flora bakteryjna utrzymuje się w i na ciele dziecka przez pierwsze 30 dni jego życia. Projekt dr Dominguez-Bello jest krokiem na przód jeśli chodzi o wsparcie rozwoju mikrobiota dzieci, które przyszły na świat w wyniku cięcia cesarskiego; jednak nadal pozostaje jeszcze wiele do zrobienia zanim można by wdrożyć tę praktykę do powszechnego, rutynowego postępowania klinicznego.
Obawy związane z cięciem cesarskim
Dzieci urodzone przez cięcie cesarskie są bardziej narażone na choroby niezakaźne takie jak cukrzyca, alergie, astma, otyłość, niż dzieci urodzone w sposób naturalny.2 Przyczyny występowania takiej tendencji nie są do końca znane. Poród jest złożonym procesem, w czasie którego dochodzi do wielu fizjologicznych zmian. Jedna z hipotez zakłada, że dzieci urodzone cięciem cesarskim nie otrzymują korzystnych mikroorganizmów z dróg rodnych matki, jak ma to miejsce w porodzie naturalnym.3,4
Po opuszczeniu macicy noworodek bardzo szybko zostaje zasiedlony bakteriami. Mikrobiom dzieci z porodów naturalnych jest bardzo podobny do mikrobiomu pochwy ich mam. W przeciwieństwie do tego, mikrobiom noworodków urodzonych operacyjnie bardziej przypomina ten występujący na skórze5-7 oraz w sali operacyjnej.8 Różnice te mogą utrzymywać się dłużej5-7, również w życiu dorosłym9, oraz wpływają na rozwój układu immunologicznego. Kolonizacja właściwą florą w odpowiednim czasie wydaje się kształtować układ odpornościowy dziecka w kierunku rozróżniania substancji i drobnoustrojów jako szkodliwe i niegroźne. Wiele ze schorzeń niezakaźnych to choroby zapalne lub autoimmunologiczne, w których układ odpornościowy jest nadmiernie aktywny. W związku z tym kolonizacja matczynymi bakteriami może odgrywać istotną rolę w tej kwestii.

Jak „zaszczepić” noworodka urodzonego cięciem cesarskim mikroflorą dróg rodnych matki?
Aby ustalić, czy mikrobiom waginalny może zostać przeniesiony na noworodka po porodzie operacyjnym, w pochwie matki umieszczono sterylną gazę o wymiarach 8 cm x 8 cm ułożoną w kształcie wachlarza i złożoną na pół (ilustracja 1, po lewej).1 W przeciwieństwie do Europy, w Stanach Zjednoczonych na jedną godzinę przed operacją podaje się profilaktycznie antybiotyk. Gaza została umieszczona w trakcie podawania leku. Natychmiast po wydobyciu dziecka, usta, twarz i całe ciało noworodka przetarto wyjętą gazą nasączoną wydzieliną pochwową (ilustracja 1, po prawej). Od matki i dziecka pobrano wymazy z różnych części ciała tj. skóra, odbyt (reprezentujący mikrobiom układu pokarmowego), jama ustna. Próbki porównano między sobą oraz z gazą, w celu określenia czy bakterie z wydzieliny pochwowej skolonizowały dziecko.
Zespół dr Dominguez-Bello odkrył, że mikrobiom noworodków u których zastosowano powyższą metodę bardziej przypominał mikrobiom wydzieliny pochwowej znajdującej się na gazie oraz mikrobiom dzieci urodzonych drogami natury, w porównaniu z dziećmi bez tej interwencji. Antybiotykoterapia wdrożona u kobiety przed operacją wydaje się nie wpływać w ciągu jednej godziny na skład mikroflory pochwy. Zarówno dzieci urodzone drogami natury jak i dzieci po cięciu cesarskim przetarte wydzieliną z pochwy, charakteryzowały się podobnym rozwojem mikrobioty – od Lactobacillus do Bacteroidetes w wymazie z odbytu.1
Niekompletna transmisja
Mimo, że mikrobiota noworodków przetartych wydzieliną pochwową (w porównaniu z dziećmi bez tej interwencji) była bardziej podobna do mikrobioty dzieci z porodów naturalnych, to transmisja nie była kompletna. Bakterie z rodzaju Lactobacillus nie utrzymały się na skórze tych dzieci w takim samym stopniu, a bakterii zasiedlających układ pokarmowy było znacznie mniej w porównaniu z dziećmi po porodzie drogami natury. Ze względu na małą liczbę przebadanych osób nie da się określić jaki wpływ na te różnice mogły mieć takie czynniki jak sama procedura transferu, krótki czas trwania zabiegu, antybiotykoterapia lub inne.
Co to znaczy „zdrowy mikrobiom pochwy”?
Chociaż mikrobiom pochwy charakteryzuje się mniejszą różnorodnością bakterii niż układ pokarmowy, w związku czym łatwiej go badać, to wciąż istnieje wiele niewiadomych na tym polu. Jacques Ravel, profesor i kierownik Instytutu Badań nad Genomem w Baltimore sugeruje, że na ten moment Transfer Mikrobiomu Waginalnego może wiązać się z potencjalnym ryzykiem ponieważ nie dysponujemy wystarczającą wiedzą na temat funkcji mikroflory pochwy, jak również poszczególnych jej rezydentów. Badania z laboratorium dr Ravela pokazują, że zdrowa mikrobiota pochwy może różnić się w zależności od pochodzenia etnicznego. Przykładowo, brak występowania bakterii z rodzaju Lactobacillus przez długi czas wiązano z objawem bakteryjnej waginozy. Aby wyeliminować ryzyko waginozy do projektu dr Dominguez-Bello zakwalifikowano jedynie kobiety bez widocznych objawów, z pH pochwy < 4,5 oraz GBS(-).
„Jaka jest funkcja mikrobiomu pochwy?”, zastanawia się dr Ravel. „Czy odgrywa on rolę w czasie porodu? Na ten moment jeszcze tego nie wiemy.” Mikrobiom pochwy, szczególnie ten zdominowany przez bakterie z rodzaju Lactobacillus (jednak nie wszystkie gatunki), wydaje się chronić przed chorobami przenoszonymi drogą płciową, w tym HIV, jednak inne gatunki bakterii również mogą pełnić taką rolę. Dr Ravel przyznaje, że wyniki badań dr Dominguez-Bello potwierdzają, iż transfer bakterii pochwowych jest możliwy po cięciu cesarskim, jednak sugeruje też, że należy dokładniej określić, które gatunki obecne w pochwie są najważniejsze dla tego procesu a w tym celu funkcje mikrobiomu waginalnego muszą być lepiej poznane. Wreszcie, konieczne jest długoterminowe badanie porównujące zdrowie dzieci urodzonych drogami natury oraz cięciem cesarskim, aby w pełni zrozumieć zależności zachodzące między drobnoustrojami oraz stanem zdrowia. Zespół dr Dominguez-Bello jest aktualnie w trakcie prowadzenie dłuższego i większego projektu.
Czy powinniśmy „zasiedlać” dzieci przychodzące na świat cięciem cesarskim bakteriami dróg rodnych matki?
Idea „zasiedlania” bakteriami pochwowymi noworodków z cięć cesarskich jest próbą przekazania drobnoustrojów matczynych, które dziecko normalnie nabyłoby w trakcie przechodzenia przez kanał rodny. Jednakże, podobnie jak w przypadku innych badań nad ludzkim mikrobiota, naukowcy zaczynają dopiero poznawać społeczność mikrobiomu pochwy, jej funkcje oraz sposoby interakcji z organizmem człowieka. Jaka jest rola tych bakterii w drogach rodnych? Czym charakteryzuje się zdrowy mikrobiom? I jaka jest rola czynników genetycznych takich jak pochodzenie etniczne na zdrowie mikrobioty pochwy?
Badanie dr Dominguez-Bello jest badaniem typu „dowód koncepcji”. Aplikowanie wydzieliny pochwowej matki na ciało noworodka pozwala częściowo przywrócić dzieciom urodzonym przez cesarskie cięcie kontakt z pożytecznymi bakteriami. Jednak pozostaje jeszcze wiele pracy aby metoda ta umożliwiła całkowity transfer mikrobiomu pochwy. Potrzebne są duże badania z udziałem różnych kobiet oraz lepsza identyfikacja gatunków bytujących w drogach rodnych. Niezbędne jest bliższe poznanie roli mikrobiomu waginalnego oraz jego poszczególnych mieszkańców. W końcu, jak zauważyli autorzy badania, poród to skomplikowany proces. Przekazanie drobnoustrojów może być tylko jednym z wielu elementów układanki wpływających na różnice w stanie zdrowia dzieci urodzonych operacyjnie i drogami natury.
Czy rodzice powinni rozważyć zastosowanie tej metody?
Jak w przypadku każdej medycznej decyzji, i tutaj są wyjątki. Mimo, że nie wiemy jeszcze jak „wygląda” zdrowy mikrobiom pochwy, to zdajemy sobie sprawę, że noworodki urodzone operacyjnie częściej kolonizują się bakteriami pochodzącymi ze skóry i środowiska szpitalnego. Wiemy też, że u tych dzieci istnieje większe ryzyko rozwinięcia się chorób niezakaźnych; ale będzie to dotyczyło niektórych dzieci, nie wszystkich. Czy każdy noworodek z porodu naturalnego uniknie zachorowania na te schorzenia? Znów nie będzie to dotyczyło wszystkich. Co odpowiada za tę różnicę w długoterminowym stanie zdrowia? Czy „zasiedlanie” bakteriami pochwowymi ma wymierny, pozytywny wpływ na kondycję zdrowotną? Może to zależeć od mikrobiomu waginalnego matki, od tego czy prawidłowo wykonano zabieg oraz czy jego prawidłowy rozwój wspierany jest przez zdrowy styl życia.
Wiele osób obawia się, że konieczność wykonania cięcia cesarskiego pozbawia noworodka potencjalnych korzyści płynących z kolonizacji korzystnymi bakteriami, a także naraża na większe ryzyko zakażeń szpitalnych. Oczywiście, podobnie jak w innych ekosystemach, organizmy które pojawiły się jako pierwsze mają lepsze warunki do rozwoju (brak konkurencji) niż te, które pojawiają się później i muszą walczyć o terytorium z „tubylcami”. Transfer mikrobiomu pochwy jest jednym ze sposobów zwiększającym szansę zasiedlenia noworodka bakteriami matki jako pierwszymi, które mogą wyprzeć bakterie szpitalne. Jak „wygląda” mikrobiota będący idealnym rozwiązaniem dla zdrowia każdego dziecka – to pytanie, które długo będzie czekać na odpowiedź.
Chociaż projekt ten jest tylko pierwszym krokiem pomagającym zrozumieć to skomplikowane zagadnienie, wyniki wydają się obiecujące i mają potencjał do wprowadzenia zmian w postępowaniu z noworodkami urodzonymi drogą cięcia cesarskiego. Badania należy kontynuować, ale znaczenie tych obserwacji nie powinno być pomijane. Mimo, że staramy się ograniczyć liczbę wykonywanych cieć cesarskich, musimy również poszukiwać sposobów pomocnych w niwelowaniu negatywnych efektów tej interwencji. To naprawdę duży krok w tym kierunku.
Przypisy
- Dominguez-Bello MG, De Jesus-Laboy KM, Shen N, Cox LM, Amir A, Gonzalez A, Bokulich NA, Song SJ, Hoashi M, Rivera-Vinas JI et al: Partial restoration of the microbiota of cesarean-born infants via vaginal microbial transfer. Nat Med 2016, advance online publication.
- Sevelsted A, Stokholm J, Bønnelykke K, Bisgaard H: Cesarean section and chronic immune disorders. Pediatrics 2014, 135.
- Dominguez-Bello MG, Blaser MJ: Asthma: Undoing millions of years of coevolution in early life? Science Translational Medicine 2015, 7(307):307fs339-307fs339.
- Dominguez-Bello MG, Costello EK, Contreras M, Magris M, Hidalgo G, Fierer N: Delivery mode shapes the acquisition and structure of the initial microbiota across multiple body habitats in newborns. Proc Natl Acad Sci U S A 2010, 107.
- Bäckhed F, Roswall J, Peng Y, Feng Q, Jia H, Kovatcheva-Datchary P, Li Y, Xia Y, Xie H, Zhong H et al: Dynamics and Stabilization of the Human Gut Microbiome during the First Year of Life. Cell Host & Microbe 2015, 17(5):690-703.
- Azad MB, Konya T, Persaud RR, Guttman DS, Chari RS, Field CJ, Sears MR, Mandhane PJ, Turvey SE, Subbarao P et al: Impact of maternal intrapartum antibiotics, method of birth and breastfeeding on gut microbiota during the first year of life: a prospective cohort study. BJOG: An International Journal of Obstetrics & Gynaecology 2015.
- Madan JC, Hoen AG, Lundgren SN, et al.: Association of cesarean delivery and formula supplementation with the intestinal microbiome of 6-week-old infants. JAMA Pediatrics2016:1-8.
- Shin H, Pei Z, Martinez KA, Rivera-Vinas JI, Mendez K, Cavallin H, Dominguez-Bello MG: The first microbial environment of infants born by C-section: the operating room microbes. Microbiome 2015, 3(1):1-6.
- Goedert JJ, Hua X, Yu G, Shi J: Diversity and Composition of the Adult Fecal Microbiome Associated with History of Cesarean Birth or Appendectomy: Analysis of the American Gut Project. EBioMedicine 2014, 1(2–3):167-172.
O autorkach
Anne M. Estes, jest adiunktem w Institute for Genome Sciences w Baltimore. Interesuje się tym, w jaki sposób mikroorganizmy i organizm gospodarza współpracują ze sobą. W swoich artykułach na Mostly Microbes pisze o tym jak ważne są mikroby, szczególnie w czasie ciąży, porodu, spożywania pierwszych pokarmów oraz wczesnego dzieciństwa.
Cara Gibson, z wykształcenia entomolog, interesuje się ekologią, bioróżnorodnością oraz interakcjami z symbiontami. Pracowała jako ekolog terenowy, naukowiec, pedagog, koordynator oraz ilustrator naukowy. Dr Gibson chciałaby pomóc wypełnić lukę między aktualną praktyką a nowymi badaniami aby wpłynąć na poprawę zdrowia kobiet i warunków porodu.
Na podstawie Mikrobiom

